Durante la fase de estabilización ambulatoria, la persona con diabetes tipo 1 debe tener, al menos, una consulta médica mensual, idealmente por endocrinólogo o en su defecto pediatra o internista entrenado en diabetes. Cuando se haya logrado estabilizar y se hayan alcanzado las metas educativas y de buen control, los intervalos de consulta se pueden prolongar hasta un máximo de tres meses.
Control trimestral
En los niños, idealmente, debe ser realizado por endocrinólogo pediatra o en el caso donde no esté disponible, por pediatra durante el primer año después del diagnostico, de forma individualizada.
Además, todo niño debe asistir al control de crecimiento y desarrollo.
En adultos, el control debe realizarse por endocrinólogo o internista.
En consulta periódica se debe evaluar con el paciente los diferentes pará-
metros clínicos y paraclínicos relacionados con el control metabólico, analizar
si se han alcanzado las metas y volver a establecer prioridades y estrategias.
La adherencia al tratamiento logra una mejor calidad de vida y pronóstico
a largo plazo.
Control anual
Anualmente debe realizarse: valoración por nefrología, odontología y oftalmología.
Cada dos años deben realizarse pruebas de función tiroidea o antes, en
caso de presentar síntomas (TSH y T4 libre).
Educación
Toda persona con diabetes tipo 1 debe recibir entre 12 y 24 horas de
educación anuales (no incluidas las horas dedicadas a la educación inicial).
La educación continuada debe estar a cargo de las personas que conforman
el equipo de atención en diabetes y estar orientada a reforzar la información
inicial que se le dio a la persona con diabetes y su familia sobre los aspectos
básicos relacionados con el cuidado de la enfermedad (Tabla4).
Se debe reforzar en los métodos de monitorización (glucometrías), signos
de descompensación y educación en alimentación.
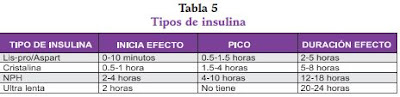
Tipos de insulina
Según su velocidad de absorción y tiempos de acción, las insulinas se
clasifican en rápidas e intermedias. Con el advenimiento de los análogos se
ha agregado la denominación de ultrarrápidas y basales o de acción prolongada
(13).
1. Insulina rápida, corriente o regular: es una solución cristalina, con pH
neutro. De uso habitual por vía subcutánea y endovenosa.
2. Insulina ultrarrápida: son análogos de la insulina; se administran habitualmente
por vía subcutánea. Su acción ultracorta se debe a la capacidad
de disociarse rápidamente en monómeros en el tejido celular
subcutáneo. En el mercado se dispone de lispro y aspart, esta última ya
disponible en Colombia.
3. Insulina de acción intermedia: es una suspensión de insulina, zinc y protamina
(NPH), de aspecto lechoso, con aplicación exclusiva subcutánea.
4. Insulina basal o de acción prolongada: insulina glargina. Su punto isoeléctrico
es a pH ácido, lo cual aumenta su precipitación en el sitio de la
inyección, retardando su liberación. Actualmente, se encuentra en estudio
detemir, la cual tiene mayor afinidad por la albúmina sérica lo cual
favorece su acción prolongada.
5. Insulinas premezcladas: no utilizadas en pediatría, por la dificultad en su
dosificación.
Esquemas de insulina
Existen diferentes esquemas de insulinoterapia que buscan simular la
secreción fisiológica de insulina con el fin de disminuir complicaciones y
mantener niveles adecuados de glucemia. Es por eso que el esquema clásico
de dos inyecciones diarias con mezcla de insulina cristalina y NPH ha sido
reevaluado (B,2) (10, 11, 12, 13, 14, 19, 22).
Los esquemas actuales (terapia intensiva) recomendados son:
Esquema con tres inyecciones diarias (B,2) (13, 14, 15,1 6, 17, 18,1 9, 22).
• I. cristalina antes del desayuno, almuerzo y comida, esta última dosis
asociada con NPH
• I. cristalina y NPH en la mañana; I. cristalina al medio día y en la noche
cristalina y NPH
• I. ultrarrápida (Lispro/Aspart) al desayuno, almuerzo y comida; esta
última dosis asociada con NPH
Esquema con cuatro inyecciones diarias (B,2) (13, 14, 15, 16, 17, 18, 19, 22).
• Ultrarrápida (lispro o aspart) con desayuno, almuerzo y comida, y glargina
a cualquier hora del día (no puede mezclarse con otras insulinas).
Se ha demostrado que la terapia intensiva (esquema de tres o más inyecciones
diarias) es efectivo tanto en prevención primaria como secundaria,
porque retarda la progresión de la enfermedad y las complicaciones a largo
plazo. (A,1) (14, 15, 16, 17, 18,19, 22).
• Prevención primaria:
– Disminuye 50% la prevalencia de neuropatía
– Disminuye 53% el riesgo de desarrollar retinopatía, y a los tres años
de tratamiento disminuye el riesgo 75%
– Disminuye 5 veces el riesgo de retinopatía si la HBA1C es igual o
menor a 7%
– Disminuye en un 10% el inicio de microalbuminuria.
• Prevención secundaria:
– Disminuye 50% la progresión de la retinopatía
– Disminuye 56% la progresión de la neuropatía.
El esquema con cuatro inyecciones constituye además un buen reemplazo
de la insulinemia basal y se ha comprobado que disminuye el riesgo de
hipoglucemias (A,1) (13, 14, 15, 16, 19, 22).
Las dosis se calculan inicialmente entre 0.8 a 1.0 Unidad/kg/día. Con
aplicación de glargina entre 20 y 30% (a 40%) de la dosis calculada. El
porcentaje restante se aplicará con lispro o aspart preprandial dividida en
tres partes iguales, y se reajustará de acuerdo con las glicemias previas y a la
ingesta de carbohidratos (13).


Hay muchos que dicen que tienen el tratamiento para
ResponderEliminarla diabetes con pastillas,etc.pero simplemente te mantienen,
Existe un metodo 100% natural para revertir
todos los efectos de la diabetes en tu cuerpo.
A los doctores no les gusta que se hable de esto,
Te dejo el sitio antes que lo borren:
--► http://goourl.info/tratamientodiabetes ◄--